泌尿器科
Urology
前立腺がん(癌)について
prostate cancer
1.前立腺がんの疫学
前立腺は膀胱直下で尿道を取り囲むように位置し、精液の一部を作る男性固有のクルミ程度の大きさの臓器です。
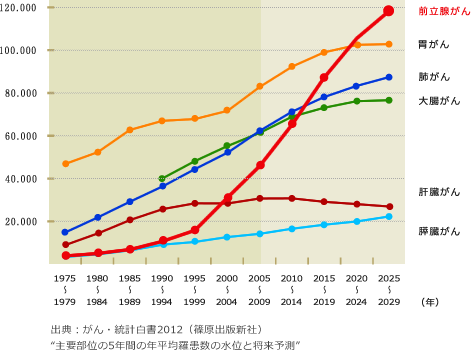
前立腺がんは2018年には男性のがんの罹患率第1位になりました。女性の乳がんとならび最も警戒しなければならないがんと考えられます。
高齢化や生活習慣の欧米化等により罹患率、死亡率ともに上昇傾向にあり、国立がん研究センターの発表では、前立腺がんは30年前には男性のがんの罹患率第9位でしたが、2018年には第1位になりました。
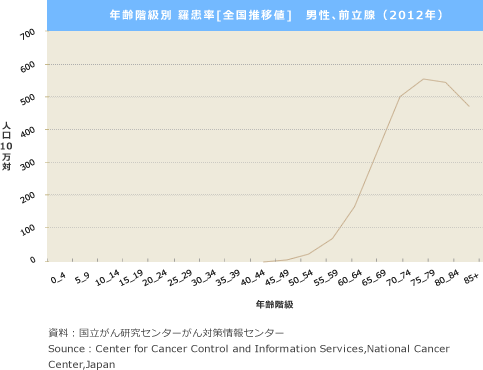
また、前立腺がんの2012年における年齢階級別罹患率(何歳ぐらいに多い病気かの指標)を見ると、50歳未満での罹患は極めて少ないですが、50歳代前半から年齢が上がるにつれて増加し、75-79歳で最高となり、典型的な高齢者に多いがんであるといえます。
2.前立腺がんの症状、発生部位、病期(ステージ)
前立腺がんの診断時に頻尿、排尿困難、残尿感、血尿等の症状を伴うのは全体の2-3割程度で、症状の出にくいがんといえます。
検診で見つかるような早期がんでは殆どの場合はがんによる症状がありません。]
一方、がんによる症状が出る場合は進行した場合が多く、骨に転移したため骨の痛みで発見されるということもあります。
良性疾患の前立腺肥大症が前立腺の中央を通る尿道を取り巻く移行域と呼ばれる部分に発生するため排尿障害の症状が出やすいのに対し、前立腺がんは尿道から離れた辺縁域に発生することが多いため排尿障害等の症状が出にくいと言われています。
前立腺がんの治療を効果的に行うためには、がんによる症状が出現する前の段階で早期に発見することが重要であり、PSA(前立腺特異抗原)検査などの前立腺検診をうけることが早期発見の近道です。
がんの進行度を表すのに臨床病期(クリニカルステージ)という分類を用いて表します。
前立腺がんの疑いがなく前立腺肥大症の内視鏡手術後の病理検査で前立腺がんが偶然見つかった場合、あるいはPSAが異常値のため行った前立腺針生検で前立腺がんが発見されたが、画像診断、直腸診で異常のないものをⅠ期(ステージⅠ)、前立腺内に局し、画像診断、直腸診で陽性所見のあるものをⅡ期(ステージⅡ)、前立腺被膜をこえて前立腺の外へ浸潤したものをIII期(ステージIII)、精嚢(せいのう)以外の隣接臓器(膀胱や直腸)に浸潤したものあるいは転移を伴うものをIV期(ステージIV)に分類します。
一般的には前立腺がんの進行は遅く、5年生存率はⅠ-Ⅱ期で90%前後、Ⅲ期で85%前後、転移を伴うⅣ期で55%前後といわれています。(がんの統計2014、がん研究振興財団)
3.前立腺がんの検査(スクリーニング検査、確定診断、病期診断)
最初に行うスクリーニング検査としてPSA(前立腺特異抗原)値を測定する血液検査、肛門から指を挿入し前立腺を触診する直腸指診、超音波(エコー)検査等があります。
この中ではPSA検査が感度、特異度ともに最も優れており、各検査を組み合わせることでさらに診断精度は上がります。
スクリーニング検査で異常を認めた場合は、前立腺に複数ヶ所、針を刺して前立腺組織(細胞)を採取し、がん細胞の有無を確認する生体組織検査(前立腺針生検)を行い、がんの確定診断を行います。
がん細胞が確認された場合はさらに病期診断のためにCT、骨代謝マーカー、骨シンチなどの検査でリンパ節転移や骨転移の有無などを判定します。
PSA(前立腺特異抗原)検査
PSA値を測定する血液検査です。
PSAは健康な状態でも前立腺で作られていますが、前立腺に異常(①前立腺癌、②前立腺肥大症、③前立腺炎など)があると血液に多く漏れ出て高値を示します。
図1に示すように、PSAの値が高くなるに従って、前立腺がんが発見される確率が高くなります。
少量の血液でできる血液検査なので、比較的簡単に受けることができます。
PSAの値が基準値を超える場合は、より詳しい検査を行います。
PSAの基準値は、一般に4.0(ng/mL)以下とされています。
しかし、PSA値は健康な人でも加齢とともに高くなる傾向にあるため一律に4.0以下とするのではなく、最近では年齢に応じた年齢階層別の基準値を参考にすることもあります。
がんと診断される確率
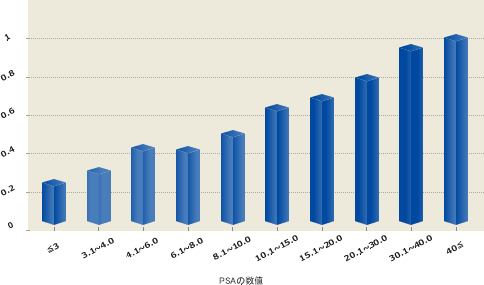
図1 日本泌尿器科学会ホームページより
経直腸的前立腺針生検
PSA検査、直腸指診、腹部超音波検査などのスクリーニング検査を行って、がんの疑いがあれば、最終的な確定診断を行うために生体組織検査(経直腸的針生検)が行われます。
部分麻酔(仙骨硬膜外麻酔)を行ったうえで肛門から直腸内にエコー探触子を挿入し、前立腺を観察しながら主にがんが発生しやすい部位を中心に10箇所程度組織を採取します。
生検ではがんの有無だけでなく、がんの悪性度やその広がりを予測することができます。
生検を行うことによりまれに出血や感染症による発熱等の合併症がおこることがあるため、抗生物質の予防投与を行い、検査後の経過観察を行います。
4.前立腺がんの治療
前立腺がんの治療法には監視療法(特別な治療をせず慎重に経過観察をする)、手術療法、放射線療法、ホルモン療法、抗がん化学療法など様々な治療法があります。
一般的には前立腺がんの進行は緩徐で、比較的おとなしいがんであるといえますが、前立腺がんと診断された時の状況は患者様によって様々であり、PSAの値、がんの悪性度、病期、診断時の年齢、併存疾患の有無など個々の状況に応じて最適な治療法を選択します。
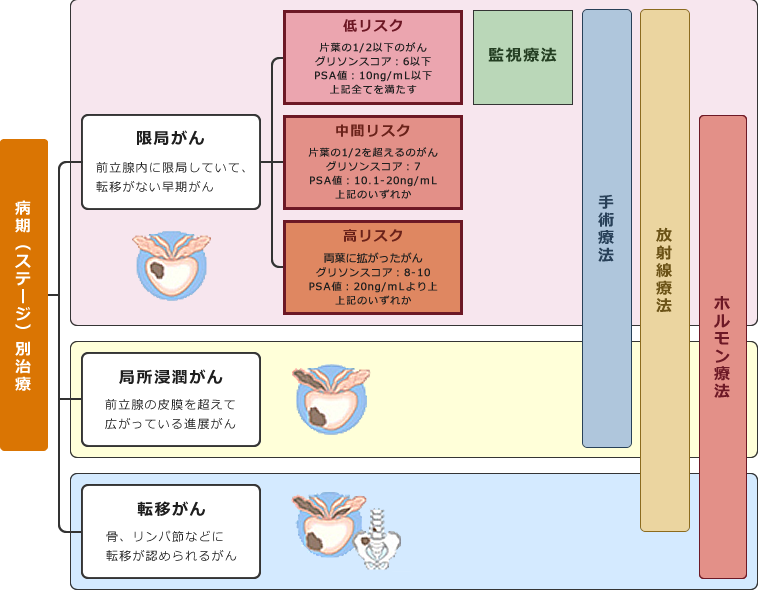
- 日本泌尿器科学会(編):前立腺癌診療ガイドライン2012年版.金原出版.東京.2012より改変
監視療法
極めて早期の前立腺がんの場合には治療しなくても余命に影響しない場合があります。
そういった前立腺がんに対する過剰治療が危惧されていることを背景に、特に高齢者の場合には監視療法が重要な治療選択肢として位置づけられています。
PSAが10ng/ml以下、前立腺生検の結果悪性度が低い(グリソンスコア6以下)がんが少量認められるだけで、すぐに治療を行わなくても余命に影響がないと判断される場合に選択されることがあります。
PSA値の経過観察と適宜再生検を行い、治療が必要と判断されるまでは治療を行わずに様子をみる方法です。
前立腺がんに対する治療を行わないため、がんが進行する危険性があります。
監視療法を選択した場合には厳重な経過観察が必要です。
手術療法
期待余命10年以上(概ね75歳以下で他に生命を脅かす重大な疾患がない方)で転移のない場合に選択されます。
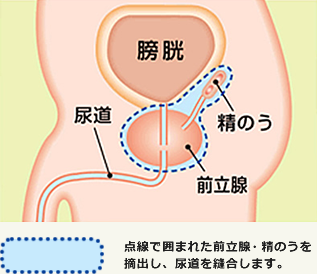
手術では、前立腺と精のうを摘出し、膀胱と尿道をつなぎ合わせる根治的前立腺全摘除術が標準術式となっています。
一般に骨盤内のリンパ節も取り除かれます。前立腺全摘除術は、がんが前立腺内にとどまっている状態では、最も高い生存率が期待できる治療法とされていますが、患者さんの体力を十分考慮することが必要です。
手術の方法には、下腹部を切開して前立腺を摘出する開腹手術や、腹腔鏡下小切開手術、腹部にあけた複数の小さな孔から腹腔鏡と呼ばれる内視鏡を入れて行なう腹腔鏡手術、ロボット補助腹腔鏡下手術などがあります。
術後の合併症としては、性機能障害(勃起障害等)がみられたり、5-10%の人に尿失禁(急に下腹部に力を入れると少量もれる)がみられたりすることがあります。
放射線療法
放射線を病巣に照射し、がん細胞を殺す治療法です。
転移のない早期がんから局所進行がんに対する前立腺への照射、あるいは骨への転移で痛みのある部位への緩和的な照射など幅広く用いられています。
前立腺への放射線の照射方法には、体の外から放射線をあてる外照射と、前立腺の内部から放射線をあてる組織内照射があります。
前立腺癌のリスク分類(進行度や悪性度)に応じてホルモン療法を併用する場合があります。
外照射
- 1ヶ月半から2ヶ月間の外来通院治療で行います。
一般的な放射線療法の副作用としては、下痢、頻尿、膀胱や直腸からの出血などがおこることがあります。
しかし、最近の強度変調放射線治療(IMRT)では、コンピューターとCTスキャンを用いて、正確に前立腺の形状に沿った照射が可能となっており、このような副作用の出現を抑えられるようになってきています。
組織内照射
- 前立腺内部から放射線を照射する方法です。
前立腺内に弱い放射線を出す小さなカプセル状の線源を埋め込んで、がん組織に放射線を照射する永久挿入密封小線源療法と、一時的に前立腺内に針を挿入し、高エネルギーの放射線を照射する高線量率組織内照射法があります。
一般的には悪性度の低い初期の前立腺癌の場合に選択されることが多く、外照射と比較して短期間で治療が完了します。
ホルモン療法
前立腺がんは男性ホルモンの働きによって増殖・進展します。
ホルモン療法は、男性ホルモンの働きを抑えて前立腺がん細胞の増殖を抑える治療法で、ほとんどの前立腺がんがこの治療によく反応します。
転移がある場合や、転移はなくても手術や放射線治療の適応がない場合、あるいは放射線療法や手術療法に併用して選択されます。
治療開始当初は非常によく効きますが、治療を続けているうちにホルモン療法に対する抵抗性が出てきて、治療効果がみられなくなる場合があります。
一般に悪性度の低い初期の前立腺癌では治療効果が長く持続し、悪性度の高い進行した前立腺癌では治療効果の持続は短い傾向にあり、治療効果のみられる期間は様々です。
最近では通常のホルモン療法が効かなくなってきた場合(去勢抵抗性前立腺癌)にも効果のある新しい薬剤が登場し、治療選択肢が増えています。
ホルモン療法には重篤な副作用が少なく高齢の患者様でも比較的楽に治療継続可能ですが、肥満や骨粗しょう症などの副作用が出現する可能性があり、長期間治療継続する場合には副作用対策を講じる必要があります。
当院ではホルモン療法が長期に及ぶ場合、骨密度検査を行い、骨粗しょう症の診断がついた場合には治療を行っています。
抗がん化学療法
いわゆる「抗がん剤」を使う治療法で、ホルモン療法が有効でない場合や効果がなくなった場合に選択されます。
使用する抗がん剤の種類や、個人差はありますが、副作用として骨髄抑制(貧血、白血球減少による感染、血小板低下による出血傾向)、食欲不振、手足のしびれ、肝機能障害、腎障害、脱毛、疲労感などを引き起こすことがあり、体力低下の著しい患者様には選択することが困難です。
5.最後に
高齢化や生活習慣の欧米化に伴い前立腺癌は近年急速な増加傾向にありますが、10年相対生存率は84.4%と全癌腫中2番目に高く、適切な診断・治療を行うことにより治癒しやすい癌であると言えます(国立がん研究センター、2016.1)。
前立腺癌の腫瘍マーカーであるPSA検査は泌尿器科のみならず、かかりつけ医、人間ドック、検診などでも受けることができる簡便な血液検査で、早期発見には必須の検査です。
欧米の大規模な研究ではPSA検査の実施による死亡率の低下が報告されており、日本泌尿器科学会でも50歳以上の男性に対するPSA検査を推奨しています。
しかし、日本でのPSA検査受診率は極めて低いのが現状であり、受診率の向上が望まれます。
一方で、PSA検査は非常に鋭敏な腫瘍マーカーであるため、過剰に診断、治療してしまうという不利益が危惧されており、治療の必要な前立腺癌を的確に診断して適切な治療選択をする事が求められています。
前立腺癌は自覚症状が出にくいため、PSA検査により早期発見することが重要です。
50歳以上の男性は一度PSA検査を受けられ、異常を認めた際には泌尿器科専門医を受診されることをお勧めいたします。
泌尿器科のその他の疾患
-
-
- 前立腺肥大症について
- benign prostatic hypertrophy
前立腺は男性特有の臓器で精液の一部を作り、骨盤の底にあたる部分で膀胱に続く尿道を取り巻くように位置するクルミ程度の大きさの臓器です。この前立腺が肥大し尿道や膀胱が圧迫されるために、尿が出にくい、回数が多い等の排尿障害を引き起こす病気が前立腺肥大症です。
-
-
-
- 尿路結石症について
- kidney stone・urolithiasis
尿路結石症(腎結石・尿管結石)は尿の通り道にできた石により様々な症状が出現する病気です。主な自覚症状としては突然の腰痛・側腹部痛・下腹部痛・血尿などです。泌尿器科の救急疾患としては最も頻度が高く、若年者から高齢者まで性別を問わず幅広く罹患する病気です。また、再発率が高く、何度も繰り返すのも特徴のひとつです。
尿路結石症を疑う自覚症状があった場合には早めの泌尿器科受診をお勧めいたします。 -
-
-
- 過活動膀胱・尿失禁について
- overactive bladder / urinary incontinence
過活動膀胱は蓄尿(尿を溜める)という膀胱機能の障害です。
膀胱が過敏になっていて過剰に反応して尿を出そうとするため、尿を溜めて我慢することが難しくなります。若い方から年配の方まであり、年齢と共に多くなってきます。 男女共に起こりますが、50歳以上では男性にやや多くなってきます。 -
泌尿器科の診療時間
| ※月 | 火 | 水 | 木 | 金 | 土 | 日・祝 | |
| 9:00 ~ 12:00 | 吉村 井上 |
江藤 酒井 |
江藤 酒井 |
酒井 松山* |
酒井 戸邉* |
酒井* 担当医* |
- |
| 16:00 ~ 18:00 | 第2・4 井上 |
江藤 | 江藤 酒井 |
- | - | - | - |
※ 吉村:第1・3・5月曜 午後休診 / 井上:第2・4月曜日
* 酒井:第1・3土曜日 / 担当医:第2 ・4・5土曜日
*神戸大学附属病院 腎泌尿器科より非常勤医師として当院にて外来を担当いたします。(松山、戸邉、土曜第2・4・5担当医)
新患随時受付、一部の検査は予約制です。
予約のご連絡は月曜日・火曜日・水曜日9:00~18:00、木曜日・金曜日9:00~17:00、土曜日9:00~12:00にお願いします