泌尿器科
Urology
過活動膀胱・尿失禁について
overactive bladder / urinary incontinence
過活動膀胱
過活動膀胱(overactive bladder: OAB)は「急に我慢できないような尿意が起こる(尿意切迫感)」ことを主症状とし、「トイレが近い(頻尿)」「急にトイレに行きたくなり、我慢ができず尿が漏れてしまうことがある(切迫性尿失禁)」などの症状を示す病気です。
40歳以上の日本人男女の8人に1人が、過活動膀胱の症状をもっていることがわかっており、実際の患者さんの数は、約810万人ということになります。この中で、切迫性尿失禁の症状を伴う人は、約50%と言われています。
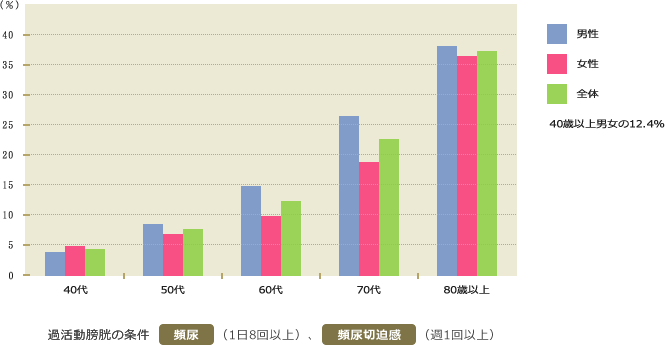
- 出典:本間之夫ほか:日本排尿機能学会誌:14:266-277, 2003
原因
過活動膀胱には、脳血管障害、パーキンソン病などの脳の障害、脊髄損傷や多発性硬化症などの脊髄の障害により起こる「神経因性」のものと、加齢や出産などによって、膀胱・子宮・尿道を支えている骨盤底筋や神経が弱くなることによって起こる「非神経因性」のものがあります。
上記以外の何らかの原因で膀胱の神経が過敏にはたらいてしまう場合や、原因が特定できない場合もあり、いくつかの原因が複雑にからみあっていると考えられています。
診断と治療
問診以外に、尿検査、腹部エコー検査、尿流測定検査(尿の勢いを測定する)などの比較的簡単な検査を行います。
過活動膀胱と診断された場合には、膀胱訓練や骨盤底筋体操などの行動療法、抗コリン薬やβ3作動薬などの薬物療法、磁気刺激装置による治療の中から患者様の状態に合わせた適切な治療法を選択します。
難治性過活動膀胱による尿もれに対するA型ボツリヌス毒素膀胱壁内注射療法
2020年4月から難治性過活動膀胱による尿もれに対する画期的な治療法である、A型ボツリヌス毒素膀胱壁内注入療法が健康保険適用になりました。
過活動膀胱の治療
過活動膀胱による頻尿、尿失禁の治療として、抗コリン薬(トビエース®、デトルシトール®、ベシケア®など)やβ3アドレナリン受容体作動薬(ベオーバ®、ベタニス®)などの内服治療が広く行われております。しかしながら、内服治療をうけておられる患者様のうち20-30%の患者様は十分な効果が得られておらず、また口腔内乾燥、便秘などの副作用のため内服を継続できない場合もあります。当院では、そのような患者様に対しては磁気刺激装置(ニコウェーブ)を用いた治療を行っておりますが、それでも尿もれの症状が改善しない重症の過活動膀胱患者さんがおられます。このような重症の過活動膀胱患者さんに対して2020年4月より保険適用になったのが「A型ボツリヌス毒素膀胱壁内注射療法」です。
A型ボツリヌス毒素膀胱壁内注射療法の方法
「A型ボツリヌス毒素膀胱壁内注射療法」は膀胱内を観察する内視鏡である膀胱鏡を用いて異常な収縮が生じている膀胱の壁内(筋肉)にA型ボツリヌス毒素を注射する治療です。専用の注射針を用いて膀胱の筋肉内にA型ボツリヌス毒素を、20箇所に分けて注入します。当院では原則的には下半身麻酔で行いますので痛みを伴いません。施術時間は15~20分程度です。
有効性と安全性
A型ボツリヌス毒素注射療法は、日本を含む世界90か国以上で、まぶたや顔面のけいれん、首や手足の姿勢異常、腋窩多汗症、斜視などに対する治療法として用いられてきました。過活動膀胱に対するA型ボツリヌス毒素膀胱壁内注射療法は2000年に初めて海外で報告され、その高い有効性と安全性から欧米を中心に普及している治療法です。A型ボツリヌス毒素を膀胱壁内に注射することで、膀胱の筋肉を弛緩させるように作用し、過活動膀胱による膀胱の異常収縮を抑え、種々の症状を改善します。効果は通常、治療後2~3日であらわれ、4~8ヵ月にわたって持続します。しかし効果が不十分な場合、または薬の効果が弱まり症状が再発した場合は、希望があれば前回投与より3ヶ月経っていれば再投与が可能です。下記のような頻度で副作用が発現することがありますが、いずれも一時的なものであり、副作用発現時には当院で対応させていただきます。
・尿路感染症(7%程度)
・頻尿、残尿量の増加、尿閉(5-9%)
・肉眼的血尿(2%程度)
・薬によるアレルギー反応(1%以下)
以下の方はA型ボツリヌス毒素膀胱壁内注射療法を受けることはできません
-
・現在、尿路感染症のある方(尿路感染症の治癒後には施行可能です)
・残尿が多く自己導尿が必要であるのに、自己導尿を行っていない方
・全身性の筋力低下を起こす病気(重症筋無力症、ランバート・ イートン症候群、筋萎縮性側索硬化症など)がある方
・妊娠中あるいは授乳中の方、妊娠している可能性のある方
・A型ボツリヌス毒素治療に対するアレルギーを生じることがわかっている方
・治療後、自己導尿が必要になった場合に、自己導尿の実施に同意いただけない方 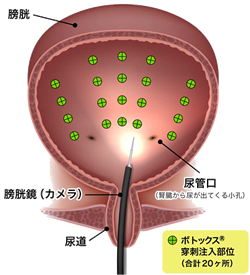
腹圧性尿失禁
正常な状態では、咳をしたり、笑ったり、走ったり、重いものを持ち上げたりした時など、おなかに強い力(腹圧)がかかった場合でも、尿道括約筋が尿道を締めることで、また「骨盤底筋」という筋肉が膀胱と尿道を支えることで、尿が漏れるのを防いでいます。
腹圧性尿失禁(尿漏れ)は、この尿道括約筋や骨盤底筋群が加齢や出産などによって弱くなることによって、尿道をうまく締められなくなり、尿失禁を起こす病気で、特に女性に多く見られます。
過活動膀胱による切迫性尿失禁と腹圧性尿失禁の両方の症状がみられる混合性尿失禁の状態を呈している場合も多くあります。
診断と治療
問診や超音波検査、尿流量測定検査、レントゲンなどの画像検査によって診断します。
パッドテストやストレステストなど、実際に腹圧がかかった際に尿失禁があるか確認する検査を行うこともあります。
治療法としては骨盤底筋体操、磁気刺激療法、薬物療法、女性の腹圧性尿失禁に対する手術療法などがあります。
骨盤底筋体操とは緩んでしまった骨盤底筋を鍛えて、臓器が下がるのを防ぎ、尿道や肛門を締める力やコントロールする力をつけることで、尿漏れを防ぐ方法です。
薬物療法では、尿道を締めるはたらきがある薬(β受容体作動薬や三環系抗うつ薬)を用いますが効果は限定的です。
骨盤底筋体操、磁気刺激療法、薬物療法の効果が不十分な場合には手術療法が考慮されます。
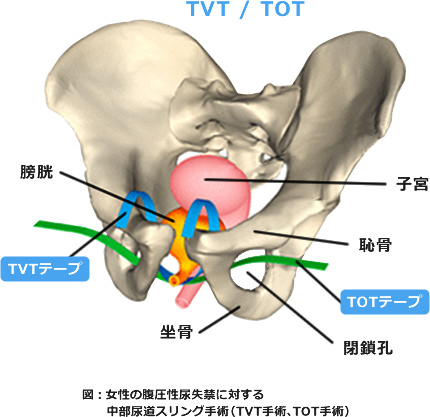
手術療法には、尿道を支えるようなメッシュテープを使用する方法(中部尿道スリング手術:TVTやTOT)があり、比較的低侵襲な手術で効果が期待できます。
中部尿道スリング手術は腹圧性尿失禁の患者様の70-80%に効果があると考えられており、腰椎麻酔下に行う約1時間程度の手術で、当院では通常3泊4日のスケジュールで行っております。
泌尿器科のその他の疾患
-
-
- 前立腺がん(癌)について
- prostate cancer
前立腺は膀胱直下で尿道を取り囲むように位置し、精液の一部を作る男性固有のクルミ程度の大きさの臓器です。前立腺がんは2018年には男性のがんの罹患率第1位になりました。女性の乳がんとならび最も警戒しなければならないがんと考えられます。
-
-
-
- 前立腺肥大症について
- benign prostatic hypertrophy
前立腺は男性特有の臓器で精液の一部を作り、骨盤の底にあたる部分で膀胱に続く尿道を取り巻くように位置するクルミ程度の大きさの臓器です。この前立腺が肥大し尿道や膀胱が圧迫されるために、尿が出にくい、回数が多い等の排尿障害を引き起こす病気が前立腺肥大症です。
-
-
-
- 尿路結石症について
- kidney stone・urolithiasis
尿路結石症(腎結石・尿管結石)は尿の通り道にできた石により様々な症状が出現する病気です。主な自覚症状としては突然の腰痛・側腹部痛・下腹部痛・血尿などです。泌尿器科の救急疾患としては最も頻度が高く、若年者から高齢者まで性別を問わず幅広く罹患する病気です。また、再発率が高く、何度も繰り返すのも特徴のひとつです。
尿路結石症を疑う自覚症状があった場合には早めの泌尿器科受診をお勧めいたします。 -